Kejutan anaphylactic
pengenalan
Kejutan anaphylactic menerangkan varian maksimum tindak balas alahan jenis terdekat (jenis I). Ini adalah tindak balas berlebihan sistem imun terhadap pelbagai bahan (mis. Sengatan lebah / tawon, makanan, ubat). Gejala reaksi alergi (gatal, paus, kemerahan) dan, di samping itu, penurunan tekanan darah hingga kegagalan peredaran darah berlaku. Selain itu, sesak nafas, berdebar-debar, kencing dan buang air besar hingga basah dan buang air besar boleh berlaku. Ini adalah reaksi yang mengancam nyawa. Oleh itu, doktor kecemasan harus diberi amaran dan langkah pertolongan cemas harus dimulakan. Sebilangan pesakit mempunyai "alat kecemasan" yang dengannya mereka boleh memulakan terapi mereka sendiri di lokasi.

Gejala
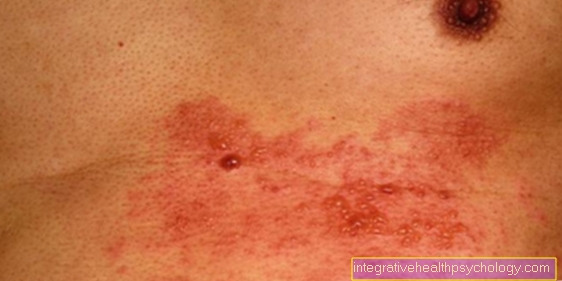
Gejala khas kejutan anaphylactic berlaku tindak balas alahan segera (Anafilaksispada. Tindak balas anafilaksis dibahagikan kepada empat peringkat, yang seharusnya memungkinkan penilaian keparahan reaksi. Walaupun tahap ini dapat berlaku secara berurutan, tahap yang lebih tinggi dapat dicapai tepat pada awalnya. Gejala khas reaksi alergi adalah: gatalyang boleh dilokalisasi dan diedarkan ke seluruh badan; wheals dinaikkan dari tahap kulit sebenar (Urtikaria) - ini boleh mengubah bentuk dan bergabung; a Kemerahan muka (lihat Sindrom flush) dan kulit secara umum Terasa panas. Juga Keresahan dan ketakutan adalah perkara biasa. Reaksi yang teruk juga boleh menyebabkan berdebar-debar, Penurunan tekanan darah, Mendesak untuk membuang air besar, Loya, air liur dan sukar bernafas.
Kejutan dalam erti kata yang lebih sempit disebut apabila terdapat juga tekanan darah yang sangat rendah Kegagalan peredaran darah dan sesak nafas yang mengancam nyawa dengan pembengkakan saluran udara. Ini juga boleh menyebabkan tidak sedar.
Dalam keadaan melampau boleh ke Kematian akibat kegagalan pernafasan dan / atau serangan jantung.
sebab-sebab
Apa-apa bahan yang boleh menyebabkan alergi boleh menyebabkan kejutan anaphylactic. Lazimnya hanya hubungan kedua yang membawa kepada reaksi sedemikian. Oleh kerana alergen adalah bahan biasa, kontak pertama sering kali tidak disedari secara sedar. Pencetus biasa adalah:
Ubat:
Banyak ubat boleh mencetuskan reaksi alergi dan juga kejutan anafilaksis. Di sini, reaksi alergi agak biasa, sedangkan kejutan anaphylactic sebagai varian maksimum agak jarang berlaku. Ubat-ubatan yang mencetuskan reaksi alergi terutamanya adalah cth. Antibiotik (terutamanya dari kumpulan penisilin), penghilang rasa sakit (seperti aspirin, ibuprofen, paracetamol, metamizole) dan media kontras sinar-X.
Makanan:
Banyak makanan juga menyebabkan alahan. Alergi terhadap kacang-kacangan, kedelai dan kerang (contohnya udang karang, ketam, kerang) adalah perkara biasa. Perbezaan tempatan dalam kekerapan alahan seperti itu dapat ditentukan. Alergi kacang lebih kerap berlaku di AS berbanding di Eropah. Ini disebabkan oleh pengambilan mentega kacang yang tinggi.
Racun serangga:
Sengatan lebah dan tawon sering boleh mencetuskan reaksi anafilaksis. Kami bercakap mengenai reaksi alahan sekiranya pembengkakan di tempat tusukan lebih dari 10 cm dan gejala tambahan reaksi alahan berlaku.
Baca juga topik kami: Kejutan alahan
Lateks:
Reaksi anaphylactic dapat dicetuskan, terutama ketika menyedut debu yang mengandungi lateks. Sentuhan kerap dengan lateks membawa kepada risiko alergi lateks yang lebih tinggi. Oleh itu, orang-orang yang sering bersentuhan dengan susu getah di tempat kerja sangat terjejas (terutama di bidang perubatan, kerana banyak sarung tangan pakai dari getah).
Debunga:
Debunga sering menjadi penyebab hidung berair dan air mata di mata dalam konteks rhinoconjunctivitis alergi. Jarang, mereka juga boleh menyebabkan reaksi anafilaksis.
Jangkitan:
Komponen bakteria juga boleh menyebabkan reaksi alergi yang teruk dalam konteks jangkitan. Ini juga boleh berlaku semasa terapi antibiotik, ketika bakteria pecah dan banyak serpihan bakteria masuk ke dalam darah.
terapi
Sekiranya terdapat tanda-tanda kejutan anafilaksis, seseorang harus segera dihubungi Doktor kecemasan dipanggil kerana ia adalah keadaan yang mengancam nyawa tindakan yang memerlukan terapi segera.
Tindakan paling penting yang diambil dalam tindak balas anafilaksis adalah Penyingkiran alergen (sejauh mungkin).
Sebagai langkah pertolongan cemas, perlu diperiksa terlebih dahulu sama ada orang itu masih bernafas dan adakah peredarannya masih berfungsi. Sekiranya ini tidak berlaku, anda harus segera menghubungi mereka kebangkitan semula untuk dimulakan.
Untuk menstabilkan peredaran adalah apa yang disebut Kedudukan kejutan masuk akal. Untuk melakukan ini, orang itu dibaringkan di lantai dan kaki mereka diangkat untuk memudahkan pengembalian darah dari kaki ke badan.
Terapi oleh doktor kecemasan bergantung kepada keparahan reaksi alergi. Selalunya cukup untuk sedikit reaksi Hadiah satu Antihistamin, serta pemberian kortison (glukokortikoid). Ketidakstabilan peredaran darah boleh disebabkan oleh Memberi cecair sebagai infus dilawan. Sekiranya berlaku kejutan, adrenalin dapat menyempitkan saluran darah, yang meningkatkan tekanan darah.
Untuk aduan asma tambahan, a Semburan asma (Semburan kecemasan / betamimetik bertindak pendek) boleh digunakan. Sekiranya masalah pernafasan timbul kerana pembengkakan saluran udara di kerongkong, mungkin juga terjadi Pengudaraan oleh doktor kecemasan menjadi perlu.
Kit kecemasan
Orang yang diketahui mempunyai alergi dengan reaksi kuat seperti kejutan anaphylactic sering diberi apa yang disebut "kit kecemasan" untuk terapi diri. Ia adalah persediaan antihistamin dan kortison. Ini kemudian boleh diambil dalam keadaan kecemasan. Set sedemikian juga termasuk autoinjector adrenalin, yang hanya dapat digunakan setelah latihan sebelumnya. Ini adalah picagari terisi yang menyuntikkan adrenalin ke otot paha dengan menekan kuat pada paha. Penting untuk tidak menyentuh bahagian atas penyuntik automatik untuk mengelakkan suntikan secara tidak sengaja ke jari!
Baca juga Artikel mengenai topik: Pertolongan cemas
diagnosis
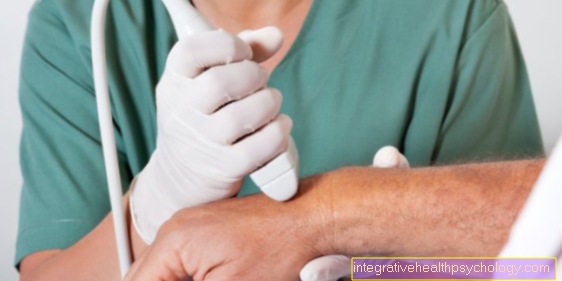
Dalam kejutan anafilaksis akut, diagnosis biasanya berdasarkan gejala khas, sering bersama dengan pencetus khas seperti sengatan lebah atau antibiotik yang baru anda ambil. Untuk membuktikan alergi selepas reaksi alergi, semakin jauh Diagnosis oleh pakar dermatologi berguna. Untuk tujuan ini, kemungkinan pencetus dan gejala khas pertama kali diminta dalam perbualan terperinci dan dimasukkan ke dalam konteks. Di samping itu, a Tindak balas terhadap alergen khas timbul menjadi. Ujian ini semuanya berisiko mendapat reaksi anafilaksis yang teruk dan oleh itu hanya boleh dilakukan oleh doktor yang berpengalaman dan segera. Ujian yang paling kerap digunakan adalah "Ujian tusukan": Untuk melakukan ini, alergen standard dijatuhkan di lengan bawah dan kemudian kulit dicucuk dengan lancet kecil. Selepas kira-kira 20 minit, anda dapat membaca alergen mana yang bertindak balas (sebiji dengan kemerahan dianggap sebagai reaksi). Namun, melalui ujian ini hanya kesedaran untuk dikesan pada bahan tersebut. Ia tidak menunjukkan gejala yang disebabkan oleh bahan ini.
Pada a "Ujian calar"Kulit tergores sepanjang 1cm dan alergen yang disyaki kemudian ditetes atau digosok. Sekiranya ujian ini tidak menunjukkan kepekaan dan masih ada kecurigaan yang kuat terhadap alergi, alergen juga boleh disuntik ke kulit belakang dengan jarum suntik. Walau bagaimanapun, ujian ini dikaitkan dengan risiko tindak balas anafilaksis yang lebih tinggi.
Selanjutnya, ujian darah disertakan Penentuan antibodi terhadap kemungkinan alergen mungkin (jumlah IgE dan IgE khusus). Dalam beberapa kes, provokasi langsung dengan bahan pemicu juga dapat dipertimbangkan. Walau bagaimanapun, ini harus dilakukan dengan sangat berhati-hati setelah kejutan anafilaksis.
ramalan
Kejutan anaphylactic adalah keadaan yang mengancam nyawa yang memerlukan rawatan segera. Prognosis bergantung kepada keparahan reaksi alergi dan masa untuk memulakan terapi. Oleh itu, orang yang mengalami kejutan anaphylactic diberikan alat kecemasan dan dilatih dalam penggunaannya.
profilaksis
Kaedah terbaik untuk mengelakkan tindak balas anafilaksis lain ialah ini Mengelakkan bahan pencetus. Dengan beberapa pencetus alergi ada kemungkinan desensitisasi (juga disebut imunoterapi khusus). Ini digunakan terutamanya untuk alahan racun tawon atau lebah. Ia juga mungkin berlaku dengan debunga individu yang menyebabkan asma alergi atau demam. Ia digunakan terutamanya ketika gejala berusia kurang dari 5 tahun dan pada pesakit yang lebih muda. Untuk tujuan ini, yang khusus bahan penyebab alahan disuntik ke dalam kulit dalam dos yang sangat kecil (atau diletakkan di bawah lidah). Dosnya meningkat sekurang-kurangnya tiga tahun. Sistem kekebalan tubuh seharusnya terbiasa dengan alergen. Tahap kejayaannya adalah hingga 65% dan sangat disukai pada pesakit muda dan alahan hanya untuk satu pencetus.
Beberapa kajian menunjukkan bahawa bayi yang disusui pada 6 bulan pertama kehidupan mempunyai kadar alahan yang lebih rendah. Pada kanak-kanak yang ibu bapanya mengalami reaksi alergi dan tidak dapat menyusui, diet dengan formula susu hypoallergenic yang disebut boleh dipertimbangkan.



















.jpg)