Diet untuk senak
- Diet untuk keradangan esofagus dan pedih ulu hati
- Kesukaran menelan ketika esofagus tidak berfungsi dengan baik
- Nota:
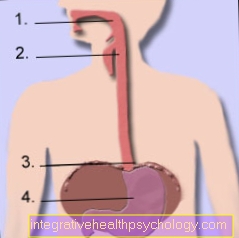
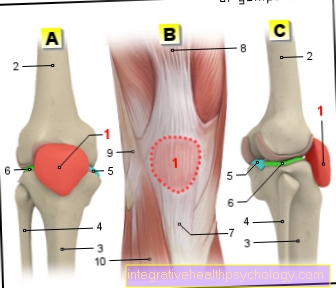
esofagus
Ketegangan otot di kawasan esofagus ke pintu masuk perut menghalang aliran balik (Refluks) isi perut. Aliran balik makanan yang minimum, terutamanya selepas makan, adalah perkara biasa. Kekerapan, tahap a Refluks serta ketegangan otot di bahagian bawah esofagus bergantung pada komposisi, nilai pH dan suhu makanan. Kerana kawalan hormon, lemak menurunkan ketegangan otot di bahagian bawah kerongkongan, sementara makanan kaya protein meningkatkannya. karbohidrat mempunyai sedikit kesan pada ketegangan sfinkter. Alkohol dan nikotin juga terbukti dapat mengurangkan ketegangan.

Diet untuk keradangan esofagus dan pedih ulu hati
Refluks kandungan perut melebihi tahap normal dicampurkan dengan asid hidroklorik dan pepsin (pepsin: enzim pencernaan yang membelah protein) merosakkan kerongkongan dan, bergantung pada jangka masa dan pendedahannya, menyebabkan pelbagai peringkat esofagitis. Pembakaran dan kesakitan timbul di belakang tulang dada (pedih ulu hati) yang boleh memancar hingga ke leher. Setelah minum alkohol, kandungan perut sering mengalami refluks. Coklat dan kopi juga dapat meningkatkan refluks, begitu juga minuman yang manis dengan banyak gula (misalnya Lemonades, Minuman Cola). Pengumpulan lemak yang diucapkan di kawasan perut meningkatkan tekanan di perut ketika berbaring di punggung dan mendorong refluks kandungan perut. Makanan yang lezat dan pengambilan alkohol pada waktu malam mempunyai kesan yang sama.
Ringkasan
Cadangan diet untuk keradangan esofagus:
Dengan yang ada Obesiti ialah Pengurangan berat untuk berusaha.
Makanan dan makanan mewah yang dapat mengurangkan ketegangan di bahagian otot oklusi ke arah perut harus dielakkan. Ini terutamanya: alkohol (terutama pada waktu petang), kopi, teh, koko, coklat, makanan dan minuman berlemak tinggi dengan kandungan gula yang tinggi.
Tukar kepada beberapa makanan kecil, protein tinggi tetapi rendah lemak dan rendah gula.
Elakkan hanya makanan kecil dan alkohol pada waktu petang.
Kanser esofagus
Di negara perindustrian barat bahagiannya bertambah Kanser esofagus hanya 7% daripada semua yang ganas Ketumbuhan keluar. Di negara-negara Asia peratusan ini adalah 70%. Kekurangan vitamin tertentu dan kerengsaan membran mukus dari makanan yang sangat panas dibincangkan sebagai penyebabnya. Selaput lendir juga boleh cedera dan jengkel dengan memakan komponen makanan yang sangat padat seperti sekam millet. Di negara perindustrian barat iaitu penyalahgunaan alkohol kronik faktor risiko yang menentukan. Kesan penyebab barah meningkat dengan asap rokok. Kesan buruk alkohol dan rokok dapat dikurangkan dengan mengambil banyak buah dan sayur-sayuran dapat dikurangkan dengan ketara. Ini mencapai bekalan yang lebih baik dengan apa yang disebut vitamin antioksidan (A, C, E). Mereka dikatakan mempunyai kesan melindungi sel.
Ringkasan
Langkah-langkah terapi pencegahan dan pemakanan:
Elakkan penyalahgunaan alkohol dan rokok yang kronik. Dengan makan dengan banyak Buah-buahan, sayur-sayuran, biji-bijian dan Minyak sayur akan memberikan penjagaan yang optimum dengan Antioksidan (Vitamin C, E dan karotenoid = pendahuluan bagi Vitamin A) bertujuan untuk. Kami mengikuti cadangan dari Piramid makanan dan lalai "5 sehari" (5 hidangan buah dan sayur setiap hari). Ini sesuai dengan keperluan umum untuk orang yang sihat pemakanan. Dianjurkan juga untuk mengelakkan kerengsaan berulang atau kecederaan pada mukosa esofagus. Ini merujuk kepada pengambilan makanan yang sangat panas, pedas atau sangat keras, kurang dikunyah.
Kesukaran menelan ketika esofagus tidak berfungsi dengan baik
Aduan ini sering timbul akibat perubahan keradangan (aliran balik jus gastrik) dan penyempitan esofagus yang berkaitan. Penyempitan juga berlaku pada barah esofagus atau disebabkan oleh peningkatan ketegangan pada otot di kawasan peralihan ke perut. Kesukaran menelan berlaku dan, seterusnya, tersedak chyme. Pada akhirnya, ini menyebabkan kekurangan zat makanan yang teruk. Beberapa pesakit mengalami kekejangan kerongkongan yang menyakitkan, biasanya pada selang waktu yang lama. Minuman yang sangat sejuk sering menjadi penyebab kekejangan ini.
Ringkasan
Sekiranya anda sukar menelan akibat penyempitan kerongkongan, kami mengesyorkan agar mengunyah semua makanan dengan baik dan mengelakkan menelan potongan yang lebih besar (seperti potongan daging). Lebih suka makanan ringan, hanya menelan sebilangan kecil dan biasanya mengelakkan minuman yang sangat sejuk.
Diet sekiranya berlaku penyakit gastrik
Penyakit gastrik berikut dapat diakses oleh terapi pemakanan:
- Keradangan lapisan perut (gastritis)
- Ulser gastrik (ulcus ventriculi)
- Kanser perut (barah gastrik)
- Gangguan fungsional selepas campur tangan pembedahan seperti penyingkiran lengkap (total) atau sebahagian (separa) (gastrektomi) perut.
Keradangan lapisan perut
Perbezaan dibuat antara akut dan juga kronik Gastrik.
Di dalam akut gastritis terdapat keradangan membran mukus tanpa merosakkan fungsinya (Pengeluaran jus gastrik) terjejas. Penyebab yang mencetuskan adalah kesalahan pemakanan seperti penyalahgunaan alkohol, makanan yang terlalu sejuk atau panas, ubat-ubatan atau bakteria tertentu dan racunnya dari makanan yang rosak. Kesakitan, mual dan muntah adalah akibatnya. Setelah menghilangkan pencetus, gejala cepat hilang.
Di dalam gastritis kronik keradangan menuju ke Mukosa gastrik menjadi bentuk kronik, selaput lendir rosak atau musnah dari masa ke masa. Kerosakan perut adalah akibatnya kerana penghasilan asid akhirnya terhenti (Keresahan atau Achlorhydria). Kadang-kadang pengeluaran yang disebut "Faktor intrinsik". Enzim ini biasanya bergabung dengan Vitamin B12 dari makanan dan hanya boleh Vitamin B12 disertakan. Sekiranya "faktor intrinsik" hilang akibat kerosakan selaput lendir di dalam perut, vitamin ini tidak dapat lagi diserap. Bentuk anemia yang teruk dan teruk kemudian berlaku (anemia yang merosakkan) kerana tanpa Vitamin B12 pembentukan darah terganggu.
Gastritis kronik adalah gambaran klinikal yang sangat biasa, penyebab dan gejala yang sangat berbeza dan berbeza. Kesan racun seperti alkohol dalam jangka masa yang panjang dan penjajahan perut dengan bakteria sangat penting untuk perkembangannya Heliobacter pylori. Bakteria ini terutama diserap dengan air minuman yang tercemar. Dalam 90% kes, bakteria ini bertanggungjawab untuk perkembangan gastritis kronik (Jenis B) dan sering menyebabkan ulser gastrik dan duodenum. Gastritis Jenis A berlaku kerana sel-sel imun di dalam badan berpusing melawan sel-sel mukosa di perut dan akhirnya memusnahkannya. Seseorang bercakap di sini mengenai penyakit autoimun.
Ringkasan
Cadangan diet untuk keradangan mukosa gastrik akut dan kronik
Langkah-langkah terapi pemakanan untuk gastritis akut dan kronik adalah penghapusan makanan pencetus. Ini boleh berbeza-beza dari orang ke orang dan mesti diambil kira semasa membuat cadangan diet. Secara umum, prinsip "Makanan keseluruhan ringan“.
Makanan ringan
Prinsip diet
Berorientasikan kepada pemakanan sihat berdasarkan piramid makanan.
- Harus penuh, seimbang dan mudah dicerna.
- Pada prinsipnya, semua makanan yang boleh diterima secara individu dibenarkan
- 5 makanan sehari disyorkan (Tiga makanan utama dan dua yang kecil Makanan ringan antara waktu makan)
- Makanan yang pengalamannya ditoleransi dengan buruk harus diambil kira dan dihilangkan jika perlu.
Makanan yang paling sering menyebabkan intoleransi:
Kekacang, salad timun, kebanyakan jenis kubis, makanan goreng dan makanan yang disertakan dengan lemak, lada, bawang, makanan bakar berlemak, salad kentang, makanan yang terlalu panas dan terlalu pedas, makanan dan minuman yang terlalu sejuk, kopi, alkohol, minuman berkarbonat.
Selalu disyorkan untuk makan dengan perlahan dan mengunyah dengan baik!
Ulser perut dan usus kecil
Sehingga sekitar pertengahan 1960-an, usaha dilakukan di seluruh dunia untuk merawat ulser perut dan duodenum dengan diet khas. Tujuan diet sepihak ini adalah untuk menenangkan perut dan dengan itu meningkatkan penyembuhan ulser. Semua jenis diet ini, seperti diet sup lendir, diet susu atau diet lulus, kini ternyata tidak bermakna dan tidak mempengaruhi proses penyembuhan. Hari ini, pesakit dengan ulser gastrik dan duodenum disyorkan untuk makan makanan seimbang dan seimbang berdasarkan kaedah yang dijelaskan dalam bab ini " Keradangan lapisan perut"Menggambarkan makanan utuh ringan. Intoleransi yang berlaku sangat berbeza dari orang ke orang dan harus diambil kira dalam menu harian. Baru-baru ini, terdapat bukti bahawa peningkatan jumlah serat dalam makanan tidak membantu ulser sembuh, tetapi menjadikannya kurang berulang. Rempah panas seperti bawang putih, lobak merah, paprika dan mustard meningkatkan pengeluaran asid di dalam perut dan oleh itu harus dielakkan jika boleh dengan bisul segar. Minum alkohol juga merangsang asid perut, walaupun tidak ada pengaruh terhadap kejadian atau penyembuhan ulser. Sebaliknya, minum banyak kopi mendorong terjadinya bisul.
Ringkasan
Cadangan diet untuk ulser gastrik dan duodenum:
- Diet haruslah sihat dan seimbang. Elakkan hanya makanan dan minuman yang mencetuskan dan memburukkan lagi gejala.
- Perhatikan intoleransi individu. Makanan keseluruhan ringan adalah asasnya.
- Elakkan hidangan pedas jika anda baru mengalami bisul dan elakkan kopi yang tinggi.
- Diet harian harus tinggi serat. Oleh itu, lebih suka produk bijirin dan makan banyak kentang, buah segar dan sayur-sayuran.
Keadaan selepas pembedahan gastrik
Selepas pembedahan gastrik, proses fungsional dalam perut dan duodenum berikutnya terganggu. Kehilangan fungsi penyimpanan perut sangat penting di sini. Penyampaian bahagian kecil chyme (bergantung kepada komposisi pada selang waktu yang berbeza) tidak lagi mungkin atau hanya mungkin tidak lengkap. Oleh itu, berlaku pemindahan chyme yang tidak terkawal ke dalam usus kecil dan seterusnya meningkat Peregangan dinding usus. Di samping itu, terdapat peningkatan aliran cecair. Semua ini dapat mencetuskan sekumpulan aduan yang disebut oleh seseorang " Sindrom lambakan"ditetapkan. Nama itu berasal dari perkataan Inggeris untuk membuang. Aduan ini boleh muncul sebagai pembuangan awal atau pembuangan awal pasca-mental sejurus selepas makan atau sebagai pembuangan lewat atau pembuangan lewat lewat waktu satu hingga dua jam selepas makan. Pesakit mengadu kelemahan, pening, berpeluh dan tekanan pada bahagian atas perut.
Masalah lain selepas pembedahan gastrik adalah penggunaan makanan yang tidak mencukupi. Saluran chyme dalam jumlah yang cepat dan cepat melalui usus kecil bahagian atas menyebabkan penurunan rangsangan pankreas. Terdapat lebih sedikit Enzim pencernaan terdidik dan melalui jalan cepat pencampuran makanan yang mencukupi dengan enzim pencernaan dari pankreas dan mencegah hempedu. Ini menyebabkan kekurangan tenaga dan kekurangan vitamin D dan kalsium. Akibat pencernaan lemak yang lemah, dalam beberapa kes lemak dikeluarkan dalam tinja (Najis lemak = Steatorrheadan pembekalan tenaga yang lebih terhad dan vitamin larut lemak.
Sindrom pasca vagotomi
Di dalam Vagotomi akan Saraf vagus dipotong untuk mengurangkan pengeluaran asid gastrik. Tujuannya adalah untuk mengatasi perkembangan ulser yang lebih lanjut. Hanya cabang saraf yang mengarah ke perut yang dipotong dan bekalan saraf kekal pankreas, Pundi hempedu dan Usus kecil terima. Keupayaan perut untuk menyampaikan chyme ke usus kecil dalam bahagian kecil juga tidak terganggu. Walaupun prosedurnya lemah, banyak pesakit mengalami gejala pada kali pertama selepas operasi. Seseorang bercakap mengenai apa yang disebut Sindrom pasca vagotomi (Ketidakselesaan selepas vagotomi). Ini terutamanya cirit-birit, penurunan berat badan, masalah peredaran darah dan selalunya pencernaan lemak terganggu, yang menyebabkan najis berlemak (Steatorrhea) memimpin. Dalam kebanyakan kes, gejala ini menurun selepas beberapa bulan. Sebaiknya rancang diet harian anda mengikut prinsip makanan keseluruhan ringan. Sekiranya steatorrhea diucapkan dan berterusan untuk jangka masa yang panjang, lemak diet biasa dapat menembusi sebahagian MCT-Lemak untuk diganti. Ini terutamanya lemak rantai sederhana Trigliserida terdiri. Ini adalah di Saluran penghadaman lebih senang diserap. Najis lemak dikurangkan dan keperluan tenaga dijamin. Lemak MCT boleh didapati sebagai marjerin atau minyak di kedai makanan kesihatan (nama dagang "Ceres").
Nasihat praktikal mengenai penggunaan lemak MCT
Pertama sekali, mesti diambil kira bahawa kandungan tenaga lemak MCT sedikit lebih rendah daripada lemak dan minyak konvensional. 100 g marjerin MCT memberikan kira-kira 100 kkal lebih sedikit daripada marjerin konvensional. Pertukaran kedua-dua lemak mesti dilakukan dengan perlahan, kerana kesan sampingan boleh berlaku ketika memakan lemak MCT dalam jumlah besar dalam pateri. Ini adalah sakit perut, loya, muntah dan sakit kepala.
Dos:
Mulakan dengan 10 hingga 20 g sehari. Secara beransur-ansur meningkat menjadi 50 hingga 70 g marjerin MCT dan 20 hingga 30 g minyak MCT. Jumlah yang lebih besar juga boleh ditoleransi tanpa gejala jika perlu, dengan syarat ia diedarkan secara merata sepanjang hari. Sebagai sebahagian daripada diet ini, elakkan makanan berlemak tinggi seperti daging dan sosis berlemak, keju berlemak, krim, makanan siap saji dan pencuci mulut. Gantikan lemak yang boleh disebarkan dan dimasak dengan MCT. Kandungan asid lemak penting dalam lemak MCT jauh lebih rendah daripada lemak sayuran konvensional. Oleh itu, jika MCT digunakan untuk waktu yang lama, minyak tambahan yang kaya dengan asid linoleat mesti diberikan (minyak rapeseed, minyak zaitun, minyak bunga matahari).
Vitamin larut lemak cukup diserap ketika MCT diberikan.
Dalam penggunaan sehari-hari, marjerin MCT harus digunakan sebagai penyebar atau ditambahkan pada makanan yang masih hangat setelah dimasak. Ia tidak sesuai untuk pemanasan dan tidak sesuai untuk memanggang, memar atau memanggang. Minyak MCT tidak boleh dipanaskan setinggi minyak biasa. Pada suhu lebih daripada 130 darjah, asap berkembang. Jangan biarkan makanan tetap hangat atau panaskan semula makanan dengan MCT dalam jangka masa yang lama, kerana ini boleh menyebabkan rasa pahit.
Ringkasan
Sekiranya selepas Vagotomi Sekiranya gejala berlaku, kami mengesyorkan diet keseluruhan ringan. Tidak perlu langkah pemakanan lebih lanjut. Sekiranya pembuangan lemak tinggi dengan najis (steatorrhea, najis berlemak), sebahagian daripada lemak makanan boleh digantikan oleh lemak MCT.
Sindrom pembuangan awal dan akhir
Gejala sejurus selepas pengingesan atau ditangguhkan setelah satu hingga dua jam. Penyebab pembuangan awal dianggap sebagai peregangan usus kecil atas yang disebabkan oleh chyme tiba-tiba masuk dalam jumlah besar. Chyme ini dapat mengandungi kepekatan nutrien tertentu yang tinggi, dan untuk mengimbangkan kepekatannya, cairan mengalir dari saluran darah ke usus kecil. Peregangan dinding usus meningkat (tekanan perasaan di bahagian atas perut), air ditarik keluar dari darah, iaitu Tekanan darah terjatuh (Pening, berpeluh, kelemahan).
Kompleks aduan ini timbul terutamanya setelah pengambilan makanan yang mudah dicerna Karbohidratterutamanya gula dari semua jenis. Penyebabnya berlaku kemudian Pembuangan lewat adalah penurunan kadar gula dalam darah. Di sini, setelah pemindahan cepat chyme dengan banyak gula, terdapat penyerapan gula yang luar biasa cepat ke dalam aliran darah. Tahap gula darah meningkat dengan cepat di atas norma dan insulin (hormon yang menurunkan gula darah) dilepaskan ke aliran darah dalam jumlah yang lebih besar. Tetapi kerana aliran gula dari usus cepat berhenti, ia terlalu banyak insulin dalam darah. Tahap gula darah merosot di bawah norma dan gejala hipoglikemia mula berlaku. Contohnya, pesakit mengadu Kesukaran menumpukan perhatian, letih, mengantuk, sakit kepala dan Peluh.
Pada kebanyakan pesakit, pembuangan awal dan akhir berlaku terutamanya sejurus selepas operasi. Sebilangan besar pesakit menjadi bebas gejala dalam jangka masa yang berbeza.
Ringkasan
Cadangan diet untuk sindrom pembuangan awal dan akhir:
Karbohidrat larut dalam air dengan cepat, terutamanya semua jenis gula (termasuk madu) elakkan atau hanya mengambil dalam jumlah kecil mengikut toleransi individu.
Lebih suka produk bijirin yang diperbuat daripada bijirin, rancang buah dan sayur setiap hari bergantung pada toleransi anda. Penambahan serat seperti guar (contohnya Tablet mini Guaratau pektin (5g dengan makanan) akan memecah karbohidrat dengan cepat (dari semua makanan lain seperti roti atau buah) dan gejala selepas makan dapat dikurangkan. Dalam kes yang jarang berlaku, makan sambil berbaring dapat mengurangkan gejala yang ada. Peralihan bubur yang cepat ke perut tertunda.
Contoh menu sindrom lambakan harian
sarapan pagi
- teh atau kopi
- 1 gulung gandum dengan 5 g mentega atau marjerin, 40 g quark (20% lemak dalam bahan kering), 50 g pisang segar dalam kepingan
1. Makanan ringan
- Muesli dibuat dari 30 g serpihan gandum gandum, 100 epal cincang, 100 g susu keseluruhan
- Musim dengan sedikit pemanis cair mengikut keperluan.
2. Makanan ringan
- Teh, 1 keping roti gandum hitam (50 g), 5 g marjerin atau mentega, 50 g tomato, 20 g keju mentega (45% lemak dalam bahan kering)
Makan tengah hari
- 80 g daging lembu digoreng sebentar dalam 5 g minyak bunga matahari, 150 g kentang, 150 g sayur kacang
- Pencuci mulut: Buah segar mengikut ketersediaan musim
3. Makanan ringan
- Teh, 50 g pumpernickel, 1 g mentega atau marjerin, 50 g lobak
4. Makanan ringan
- Quark buah dibuat dari 125 g quark (rendah lemak) dan 100 g buah segar. Musim dengan sedikit pemanis cair mengikut keperluan.
makan malam
- Teh, 60 g roti rai campuran, 40 g ham dimasak, 150 g salad bit
Makan lewat
- Jus sayur 125 ml, roti gaham 50 g, keju krim 20 g
Nota:
Contoh harian ini mengandungi rata-rata: 2200 kkal, 80 g protein, 82 g lemak, 265 g karbohidrat, 35 g serat. Nisbah nutrien: 15% protein, 35% lemak, 50% karbohidrat. Pastikan anda minum secukupnya (1.5 hingga 2.0l setiap hari). Hanya minuman tanpa gula yang boleh digunakan dan diminum dalam bahagian kecil sepanjang hari.
Kanser perut (barah gastrik)
Selama bertahun-tahun kekerapan Kanser perut berterusan menurun. Pelbagai faktor pemakanan juga dibincangkan sebagai penyebab trend positif ini. Di sini sebagai contoh pengawetan makanan yang lebih baik (Makanan dalam tin, makanan sejuk bekudan penurunan penggunaan masin, disembuhkan dan merokok Daging dan ikan. Ini mengurangkan penyerapan komponen tar karsinogenik. Kebersihan makanan dan air minuman yang buruk boleh menyebabkan pengambilan bakteria seawal usia muda Heliobacter pylori untuk memimpin. Kuman ini menjajah membran mukus gastrik dan, bersama dengan faktor lain (contohnya kandungan garam yang tinggi dalam makanan), boleh menyebabkan gastritis kronik dan menghentikan pengeluaran jus gastrik. Akibatnya, perut yang biasanya steril dijajah oleh bakteria. Bakteria ini mengubah apa yang dimakan dengan makanan nitrat dalam nitrit um, ini bergabung dengan zat yang mengandung protein di dalam perut dan nitrosamin dapat berkembang, yang dianggap karsinogenik. Proses ini sedang melalui Vitamin E. dan C. dihambat. Bekalan vitamin C yang mencukupi (walaupun pada musim sejuk) nampaknya membantu mengurangkan kejadian barah gastrik. Terdapat bukti yang jelas bahawa pengambilan minuman beralkohol dapat meningkatkan risiko barah perut.
Ringkasan
Kanser Perut: Pencegahan Diet yang betul
Bekalan vitamin C dan E yang optimum melalui pengambilan sayur dan buah yang tinggi. (5 hidangan buah dan sayur setiap hari) dan penggunaan minyak sayuran berkualiti tinggi (contohnya: Minyak rapeseed, minyak zaitun, minyak bunga matahari, minyak safflower dan lain-lain.).
Pengurangan penggunaan makanan masin, sembuh dan asap seperti daging asap, ham, daging babi asap, daging sembuh, ikan salai. Hadkan pengambilan alkohol atau elakkan minuman beralkohol sama sekali.