Kanser hati
Sinonim
- karsinoma hepatoselular primer
- karsinoma hepatoselular
- HCC
- Hepatoma
Nota
Semua maklumat yang diberikan di sini hanya bersifat umum, terapi tumor selalu berada di tangan pakar onkologi (pakar tumor) yang berpengalaman!
takrif
Di bawah a Kanser hati (Karsinoma hepatoselular) seseorang memahami degenerasi malignan dan pertumbuhan sel-sel tisu hati yang tidak terkawal.
Sebab dan bentuk

Penyebab barah hati yang paling biasa (karsinoma hepatoselular) adalah sirosis hati. Pesakit yang menderita sirosis hati (struktur spongy, hati dengan kehilangan fungsi) sama ada dari hepatitis atau dari pengambilan alkohol yang berlebihan mempunyai risiko peningkatan karsinoma sel hati (barah hati) pada tahap selanjutnya.
80% daripada semua karsinoma sel hati (barah hati) didiagnosis sebagai akibat sirosis hati. 4% daripada semua pesakit sirosis hati mengalami karsinoma sel hati. 50% pesakit dengan karsinoma hepatoselular (barah hati) sebelumnya mempunyai hepatitis B, 25% menderita hepatitis C.
Hemokromatosis gangguan metabolik dan pesakit dengan jangkitan awal anak dengan virus HB mempunyai peningkatan risiko karsinoma sel hati. Pengambilan androgen secara tetap (hormon seks lelaki) mis. pembina badan juga menunjukkan peningkatan risiko karsinoma sel hati.
Hubungan antara diabetes mellitus dan peningkatan risiko terkena barah hati (karsinoma hepatoselular) juga nampaknya disahkan hari ini. Kajian terbaru juga menemui mekanisme molekul yang dipercayai bertanggung jawab untuk perkembangan karsinoma sel hati (barah hati). Telah ditunjukkan bahawa dalam 60% pesakit barah, gen yang disebut tumor penekan (FHIT) terganggu.
Ini adalah mekanisme pada tahap genetik yang seharusnya menekan pertumbuhan sel tumor dan gangguan yang menyebabkan pembahagian sel yang tidak terkawal melalui pembentukan protein.
Anda mungkin juga berminat dengan topik ini: Kanser hati peringkat akhir
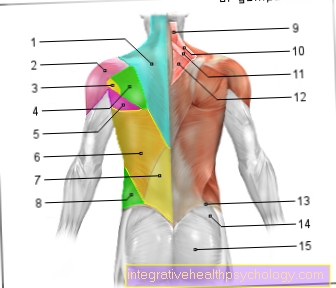
Ilustrasi hati

- Lobus kanan hati -
Lobus hepatis dexter - Saluran pundi hempedu -
Saluran sista - Hempedu -
Vesica biliaris - Saluran hempedu utama -
Saluran hempedu biasa - Urat portal -
Vena portae hepatis - Arteri hepatik -
Propria arteri hepatik - Jalur hati bulat -
Ligamentum teres hepatis - Biasa
Saluran empedu hati -
Saluran hepatik biasa - Ligamen hati yang sakit
Ligamen Falciform - Lobus kiri hati -
Lobus hepatis jahat - Urat hepatik -
Urat hepatik - Vena cava bawah -
Vena cava rendah - Diafragma - Diafragma
Anda boleh mendapatkan gambaran keseluruhan semua gambar Dr-Gumpert di: gambaran perubatan
Dem Cendawan Aspergillus flavussiapa i.a. tumbuh pada biji-bijian di iklim lembap, juga dianggap mempunyai kesan mempromosikan karsinoma.
Pembahagian bahagian karsinoma hepatoselular (Bentuk barah hati) berlaku melalui pelbagai jenis pertumbuhan mengikut kesendirian (tunggal), multisentrik (di beberapa tempat), penyusupan meresap (diedarkan di mana-mana dan berkembang menjadi), mengikut histologi dan struktur tisu serta apa yang disebut Pengelasan TNM.
Sekiranya tumor hati belum menembusi saluran darah, itu akan dikelaskan mengikut T1. Adalah penting bahawa ini hanya satu tumor.
Jika ada beberapa, tetapi tidak lebih besar dari 5 cm, atau jika sudah ada pencerobohan ke dalam sistem pembuluh darah, tahap ini akan disebut sebagai T2. Berbagai tumor lebih besar dari 5 cm atau satu dari segi ukuran Pencerobohan urat hepatik (V. portae) diberi sebutan T3.
T4 akan digunakan untuk menamakan semua tumor yang sudah mempunyai organ tetangga atau peritoneum (peritoneum, Kanser peritoneal) telah menyusup. Adakah terdapat metastasis kelenjar getah bening di dalam atau di sekitarnya hati untuk mencari, tahap ini juga akan diklasifikasikan dengan N1 (N = nod), dan jika metastasis jauh dijumpai di dalam badan, dengan M1. Ringkasnya, penemuan ini dibahagikan lagi kepada beberapa peringkat.
Itulah bagaimana anda memahami di bawah tahap I.: T1N0M0 di bawah tahap II: T2N0M0 di bawah tahap III: T3-4N0M1 dan di bawah tahap IV: semua penemuan dengan M1.
Terdapat juga apa yang disebut Skor CLIP, di mana poin dari 0-2 di Kategori Anak Pugh (Penyataan mengenai sekatan hati), morfologi tumor, bukti Tumor penanda alpha-fetoprotein dan kehadiran satu Trombosis urat hepatik diberi penghargaan.
diagnosis
Seperti mana-mana penyakit, sangat penting untuk bertanya mengenai sejarah perubatan (anamnesis), di mana jenis, masa dan tempoh gejala tidak boleh hilang. Dalam banyak kes terdapat kekuningan pada kulit dan mata pesakit, yang membuat doktor memikirkan penyakit hati semasa terkena mata. Doktor juga harus bertanya sama ada pesakit sudah diketahui mempunyai sirosis hati atau jangkitan hepatitis, atau adakah pesakit tersebut mengalami masalah alkohol.
Sebagai tambahan kepada pemeriksaan fizikal umum, doktor juga harus merasakan (palpate) kawasan di atas hati untuk mengetahui sama ada seseorang dapat merasakan hati yang membesar atau bahkan tumor yang sebenarnya. Kadang-kadang berlaku bahawa mendengar (auscultation) dengan stetoskop menunjukkan bunyi aliran patologi, yang disebabkan oleh pemampatan saluran darah yang sesuai atau tekanan darah tinggi pada pembuluh darah hepatik yang disebabkan oleh sirosis hati dan / atau karsinoma hati.
Pilihan pemeriksaan penting lain adalah ultrasound, dengan mana doktor sudah dapat mengenali perubahan tumor dalam banyak kes. Pernyataan juga boleh dibuat di sini mengenai apakah penemuannya adalah karsinoma primer atau tumor anak perempuan (metastasis) dari organ lain. Pemeriksaan Doppler warna yang disebut sebagai sebahagian daripada ultrasound menjadikan aliran darah jelas dan menunjukkan sama ada terdapat tekanan yang berlebihan dalam sistem hati dan adakah perubahan pada hati sudah disalurkan dengan darah atau telah menerobos sistem pembuluh darah (lihat pementasan).
Komputasi tomografi (CT) juga boleh digunakan selepas itu. X-ray dada atau skintigrafi kerangka harus dilakukan kemudian untuk mengesampingkan tumor primer di tempat lain di dalam badan. Fokus tumor yang lebih kecil (1-2 cm) paling baik dapat dikesan dengan pengimejan resonans magnetik pada kapal (MR angio). MRI umum hati juga berguna.
Ujian darah mungkin dapat mengesan protein yang terbentuk oleh tumor (penanda tumor). Alfa-fetoprotein yang disebut secara khusus meningkat pada pesakit dengan karsinoma sel hati (barah hati). Walau bagaimanapun, mencari penanda tumor bukanlah kemungkinan diagnosis primer sebagai pilihan tindak lanjut, di mana peningkatan mendadak dapat bererti kambuhnya tumor atau peralihan dari sirosis hati ke karsinoma sel hati.
Pada masa diagnosis karsinoma hepatoselular (kanser hati), dalam 50% kes terdapat banyak tumor yang terdapat di hati (pertumbuhan multilokular), pada 25% trombosis vena portal dan dalam 10% kes penyusupan urat hepatik dan vena cava inferior. Selepas diagnosis karsinoma hepatoselular, selalu diasumsikan bahawa tumor telah menyebarkan tumor anak perempuan di organ lain.
Karsinoma sel hati dikhuatiri akan metastasisnya yang cepat di otak, paru-paru dan tulang. Oleh itu, doktor harus memerintahkan apa yang dikenali sebagai "pementasan tumor" secepat mungkin, di mana dia memeriksa organ metastatik yang paling sering terkena karsinoma sel hati menggunakan pencitraan yang sesuai (sinar-X, CT, scintigraphy).
Ketahui semua mengenai topik di sini: Terapi barah hati.
kekerapan
90% daripada semua karsinoma hepatoselular (barah hati) sebenarnya adalah metastasis hati yang tersebar sepanjang ketumbuhan malignan lain yang terdapat di dalam badan. Oleh itu hati adalah organ metastasis yang paling kerap terjejas selepas sistem limfatik.Di Jerman, sekitar 5-6 orang per 100,000 penduduk mengembangkan karsinoma hepatoselular setiap tahun. Sebabnya sangat berbeza di sini (lihat di atas).
Di negara-negara tropika (Afrika, Asia), karsinoma sel hati mencapai frekuensi 30 orang per 100,000 penduduk setiap tahun dan merupakan penyakit ganas yang paling biasa pada lelaki. Di Jerman juga, lelaki lebih kerap terkena penyakit berbanding wanita (nisbah 3: 1 ). Di seluruh dunia dianggap terdapat hingga satu juta kes baru setiap tahun. Di Jerman, penyakit ini kebanyakannya berlaku antara usia 50 dan 60 tahun. Di negara-negara tropika, pesakit sering jatuh sakit antara usia 30 dan 40 tahun.